O câncer de colo de útero, também chamado de câncer cervical uterino, assim como os outros tipos de cânceres, é uma doença caracterizada por apresentar células que se multiplicam e crescem de forma descontrolada, sem respeitar células vizinhas.
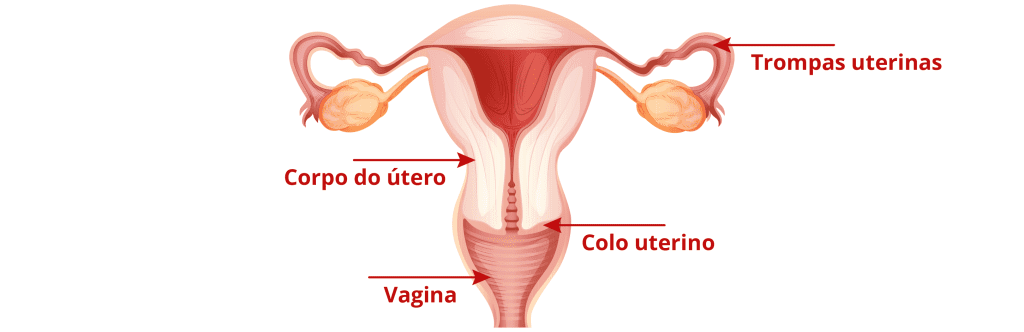
Localizado na região pélvica das mulheres, o útero é dividido em três partes: trompas uterinas, corpo do útero e colo do útero. Similarmente, sua aparência lembra uma pera, com a parte mais estreita, o colo do útero, para baixo. Essa região tem a importante função de criar uma barreira para infecções e proteger o bebê em mulheres grávidas. Pois mantém o corpo do útero fechado até o momento do nascimento da criança. Quando a mulher ovula, a trompa uterina é o meio pelo qual o óvulo alcança o corpo do útero, que é revestido internamente pelo endométrio, tecido responsável pelo sangramento menstrual das mulheres em período fértil, e quando não estão grávidas.
Segundo o INCA (Instituto Nacional de Câncer- Brasil), em 2020 foram diagnosticados 16.710 casos de câncer de colo uterino, representando 7,5% de todos os cânceres em mulheres. O número de óbitos pela doença foi de 6.596 em 2019. Em 2020, 604.127 mulheres foram diagnosticadas com câncer de colo uterino no mundo e, infelizmente, 341.831 mulheres morreram desta doença neste mesmo ano.
Quais são os fatores de risco do câncer de colo do útero?
É importante saber que um fator de risco não determina o câncer isoladamente, mas aumenta as chances de uma pessoa ficar doente.
HPV (Papilomavírus Humano)
Em suma, quase todos os cânceres do colo de útero são causados pela infecção persistente do vírus HPV (Papilomavírus Humano). De fato, existem muitos subtipos de HPV. Felizmente a maioria não causa câncer. Eles infectam a pele e as mucosas (membrana umidificada que recobre cavidades orgânicas em contato direto ou indireto com o meio exterior), causando verrugas.
Desse modo, quando um vírus causa câncer, é chamado oncogênico. Pelo menos 13 subtipos de HPV são considerados oncogênicos, todavia, 70% dos casos de câncer de colo uterino são causados pelos subtipos 16 e 18, transmitidos de uma pessoa para outra durante o sexo.
A infecção crônica por vírus oncogênicos leva a transformação maligna das células normais do colo uterino, dando origem ao câncer.
Além disso, o HPV é tão comum que a maioria das pessoas o contrai em algum momento de suas vidas. Geralmente sem causar sintomas, e na maioria das mulheres, o HPV desaparecerá por conta própria; no entanto, se isso não acontecer, há uma chance de que, com o tempo, possa causar câncer do colo do útero.
Relações sexuais
Inegavelmente, há vários fatores relacionados ao seu histórico sexual podem aumentar o risco de câncer do colo do útero. O risco é provavelmente afetado pelo aumento das chances de exposição ao HPV, como:
– Tornar-se sexualmente ativo em uma idade jovem, especialmente com menos de 18 anos;
– Ter muitos parceiros sexuais e;
– Ter um parceiro considerado de alto risco, que está infectado por HPV ou que tenha muitos parceiros sexuais.
Tabagismo
Certamente, o cigarro possui dezenas de substâncias que causam câncer, e, portanto, fumar também aumenta o risco de câncer de colo de útero.
Vírus da imunodeficiência humana (HIV)
O HIV, que causa a AIDS, diminui a imunidade do indivíduo e, consequentemente, aumenta o risco de alguns tipos de cânceres, como o do colo uterino.
Anticoncepcionais orais
A princípio, há evidências de que tomar anticoncepcionais orais por muito tempo aumenta o risco de câncer do colo do útero. Quanto mais anos utilizando anticoncepcionais orais, maior o risco. O risco diminui quando o uso é descontinuado, após alguns anos.
Existe vacina contra HPV?
Sim, atualmente existem duas vacinas contra HPV, aprovadas pela Anvisa – Agência Nacional de Vigilância Sanitária – que são comercializadas. A Quadrivalente, criada pela empresa Merck Sharp & Dohme, comercializada como Gardasil, protege contra HPV 6, 11,16 e 18, e a Bivalente, da empresa GlaxoSmithKline, comercializada como Cervarix, que confere proteção contra HPV 16 e 18.
Em 2014, o Ministério da Saúde iniciou a implementação da vacinação gratuita contra o HPV em meninas de 9 a 13 anos, com a vacina Gardasil. Essa faixa etária foi definida por ser a que mais apresenta grande produção de anticorpos e por ter sido menos exposta ao vírus por meio de relações sexuais.
Em meados de 2017, a vacinação foi ampliada para até 14 anos e iniciada para o público masculino, de 11 a 14 anos e de 9 a 26 anos vivendo com HIV/Aids, além de indivíduos submetidos a transplantes de órgãos sólidos/medula óssea e pacientes oncológicos. Em 2021 mulheres com o sistema imunológico enfraquecido, de 26 a 45 anos, foram incluídas no programa de vacinação.
Como prevenir o câncer de colo do útero?
- Diminuir os fatores de risco, como a exposição ao HPV;
- Vacinação contra HPV;
- Realização de exames preventivos ginecológicos, incluindo o exame de Papanicolaou e Captura Híbrida de HPV de colo uterino e tratar as lesões pré-cancerosas do colo uterino.
Sintomas do câncer de colo do útero
Os principais sintomas que, normalmente, aparecem quando a doença está em estágio avançado são, corrimento vaginal, secreção de odor forte e cor intensa, com sangue e dor. Em casos ainda mais avançados, pode incluir dor pélvica, dor ao se relacionar sexualmente, urina ou fezes com sangue e dificuldade para evacuar ou urinar, e inchaço nas pernas.
Esses sintomas podem ser causados por outras doenças, é importante consultar o médico para esclarecê-los.
Detecção precoce
Em primeiro lugar, é importante diagnosticar a doença mesmo antes dela apresentar sintomas. Quanto mais precoce, maiores as chances de cura.
No Brasil, o Instituto Nacional do Câncer (INCA), recomenda iniciar o rastreamento da doença em mulheres a partir do início da atividade sexual ou na faixa etária de 25 a 64 anos e que já tiveram relação sexual. Para isso, é importante realizar consultas periódicas ao ginecologista para análise do histórico médico e a realização de exames.
O Papanicolaou (citologia oncótica do colo uterino) e o exame chamado de Captura Híbrida de HPV, que investiga a existência do vírus HPV, são os principais exames solicitados para o diagnóstico. Além deles, outros exames de imagem complementares podem ser solicitados, como o ultrassom pélvico, tomografia ou ressonância pélvica e a colposcopia.
Estadiamento da Doença
Assim que, confirmado o diagnóstico, o médico irá realizar exames complementares para avaliar a extensão da enfermidade, chamado de estadiamento da doença.
São pedidos exames de imagem como raio-X ou tomografia de tórax, ultrassom, tomografia ou ressonância magnética de abdômen e pelve. E exames mais complexos como a cistoscopia (exame da bexiga) e proctoscopia (examina o reto) que são realizados sob sedação.
O sistema de estadiamento mais comum usado é o da FIGO (Federação Internacional de Ginecologia e Obstetrícia), as notas vão de I a IV, sendo IV a doença espalhada e mais grave.
FIGO I: Doença localizada apenas no colo uterino. O câncer não se espalhou para os linfonodos próximos ou locais distantes.
FIGO II: O câncer cresceu além do colo do útero, mas não se espalhou para as paredes da pelve ou parte inferior da vagina, para os linfonodos próximos ou locais distantes.
FIGO III: O câncer se espalhou para linfonodos pélvicos próximos ou linfonodos para-aórticos, mas não se espalhou para locais distantes.
FIGO IV: O câncer se espalhou para órgãos distantes como bexiga, reto, pulmões, fígado, osso, entre outros.
Tratamento
Em resumo, o tratamento depende do estadiamento da doença.
Em outras palavras, se a doença estiver localizada e em estágio inicial, o profissional médico pode recomendar apenas a cirurgia, sem a necessidade da remoção completa do colo de útero.
Todavia, em tumores maiores, serão necessárias cirurgias mais complexas, como a retirada do útero, anexos e linfonodo.
Se o tumor não for ressecável com a cirurgia, ou seja, se não puder ser retirado por completo em um primeiro planejamento, serão realizados tratamentos antes da cirurgia, como a quimioterapia e radioterapia, para tornar o tumor ressecável. Muitas vezes, após a cirurgia, estes tratamentos podem ser mantidos durante um período.
Por Dra. Tânia de Fátima Moredo, membro do conselho do Trasmontano Saúde.



